Sécurité du patient & sécurité hospitalière : la checklist + normes et responsabilités
Télécharger un modèle Word et Excel Sécurité du patient ⬇️De la checklist à un système fiable, traçable et améliorable
La sécurité à l’hôpital se joue à deux niveaux complémentaires : au lit du patient (identitovigilance, médicaments, chutes, escarres, infections…) et dans l’infrastructure (incendie, gaz médicaux, biomédical, radioprotection, déchets, chimique, HVAC). Cet article propose une méthode claire pour passer d’une liste d’actions à un dispositif de maîtrise : standardiser, exécuter, tracer et améliorer, sans lourdeur.
1) Cartographier le risque : deux checklists, un même objectif
Sécurité du patient. On vise la prévention des EIG évitables par des routines courtes mais non négociables :
- Identification (bracelet, concordance dossier/étiquettes)
- Médicaments (règle des 5B, double contrôle haut risque)
- Chutes & escarres (évaluation, environnement, repositionnements)
- Infections associées aux soins (5 moments, EPI, dispositifs)
- Parcours opératoire (consentement, site/côté, pause de sécurité)
- Sortie et continuité des soins
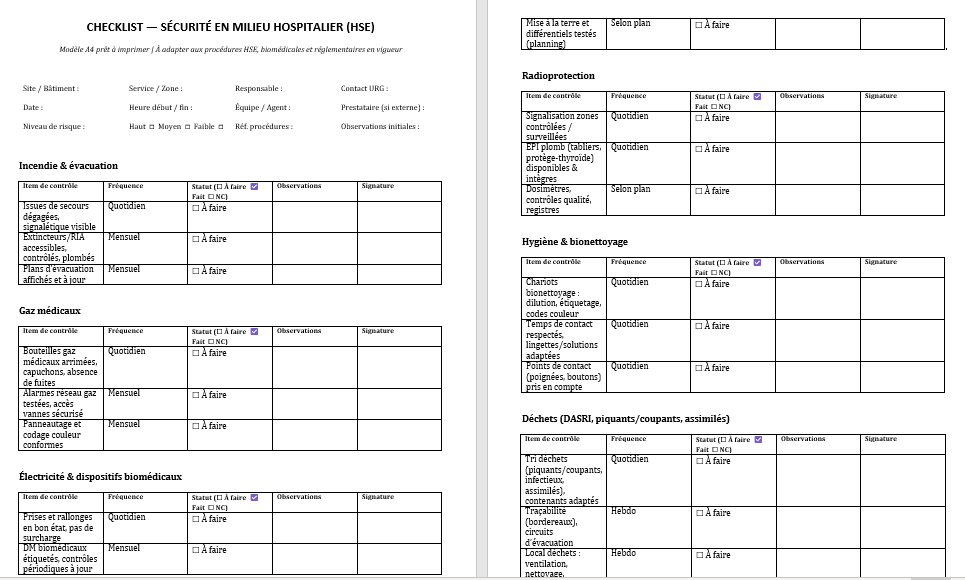
Sécurité en milieu hospitalier (HSE). On sécurise le « terrain » :
- Incendie/évacuation (issues dégagées, extincteurs, plans à jour)
- Gaz médicaux (arrimage, alarmes, accès vannes)
- Électricité & biomédical (intégrité, contrôles périodiques)
- Radioprotection (signalisation, EPI plomb, registres)
- Hygiène/bionettoyage (dilutions, temps de contact, points de contact)
- Déchets & chimique (tri DASRI/OPCT, FDS, stockage ventilé)
- Installations (HVAC, ECS, frigos), travaux/maintenance (LOTO)
Idée-force : deux checklists, un seul circuit de preuve (qui a fait quoi, quand, comment, avec quoi) pour être auditable à tout moment.
2) Architecture d’une checklist qui sert vraiment
Une ligne courte, des colonnes utiles :
Zone/Service – Item – Fréquence – Responsable – Échéance – Statut – Criticité – Observations – Action corrective – Validation.
Les codes couleur réduisent l’effort cognitif : vert (Fait), jaune (En cours), orange (Échéance dépassée), rouge (Non conforme). Les domaines (ex. Médicaments, Incendie) peuvent être pastellisés pour guider le regard.
3) Exécution quotidienne : le “petit cycle” qui fait la différence
- Planifier (créneaux, fréquences), affecter les responsables.
- Réaliser et statuter au fil de l’eau (pas en fin de journée).
- Contrôler (visuel/ATP si applicable), consigner les NC.
- Corriger avec une action courte, valider.
- Remonter les écarts récurrents en mini Pareto (voir §6).
Le mot d’ordre : flux court. Moins il y a d’attente entre constat et correction, plus le système gagne en fiabilité.
4) Digitaliser sans complexifier
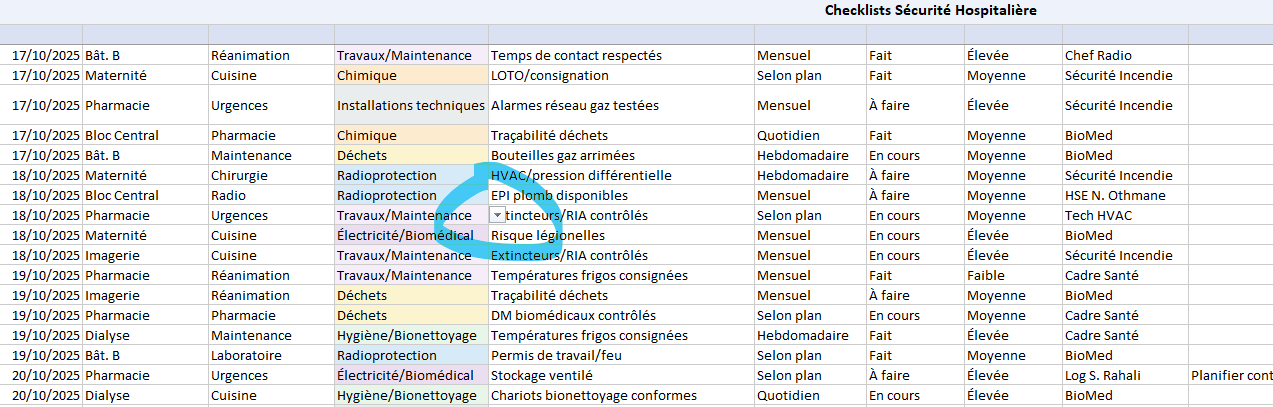
Le fichier Excel fourni (2 onglets Sécurité Patient / Sécurité Hôpital) remplace le papier sans alourdir :
- Listes déroulantes (Domaines, Items, Fréquences, Statut, Criticité) pour éviter les saisies incohérentes.
- Mises en forme automatiques : vert/jaune/orange/rouge selon le statut et l’échéance.
- Colonnes d’action (Observations, Correctif, Validation) pour fermer la boucle.
- Légende & Guide pour l’onboarding express de l’équipe.
À télécharger :
- Excel rempli & coloré : FR_Checklists_Securite_Hospitaliere_v1.1_filled.xlsx
- Modèles Word imprimables : Sécurité du Patient et Sécurité en Milieu Hospitalier
5) Indicateurs utiles (et suffisants)
Restez sobre et exploitable semaine après semaine :
- Taux d’exécution = tâches Fait / tâches planifiées
- % NC par domaine et par service (priorisation)
- Délai moyen de correction (du constat à la validation)
- Pareto des NC (top 5 causes) pour concentrer les efforts
- Conformité biocide (dilution/temps de contact renseignés : oui/non)
Ces indicateurs tiennent en une demi-page et soutiennent une revue rapide.
6) Gouvernance légère, effets concrets
- Brief quotidien (5 min) : priorités, incidents, manques matériels.
- Revue hebdomadaire (30–45 min) : indicateurs, top 5 NC, plan d’actions ciblé.
- Revue mensuelle : tendances, arbitrages (matériel, maintenance, formation).
- Traçabilité produits (biocides, FDS, lots/DLC) : défense solide en audit.
7) Points d’attention fréquents
- Temps de contact “grignoté” : cadencer les passages et signaler la zone indisponible pendant l’action désinfectante.
- Dilutions approximatives : doseurs/étiquettes au point de préparation, photo de consigne dans le classeur numérique.
- Surcharges électriques & biomédical : contrôle visuel quotidien + plan mensuel de tests différentiel/mise à la terre.
- Issues encombrées : tournée incendie courte, check visuel documenté.
- Chevauchement soins/nettoyage : créneaux fermes, arbitrage cadre de santé.
8) Mise en service en 10 jours (plan express)
J1–J2 : cartographier domaines & items, valider les fréquences.
J3–J4 : configurer les deux checklists (Excel & Word), couleurs & filtres.
J5 : former l’équipe (30 min) au statutage, actions correctives, validation.
J6–J9 : exécuter, mesurer, corriger, capter les irritants.
J10 : revue 1 : taux d’exécution, % NC, Pareto, arbitrages.
9) Ce que change vraiment la démarche
- Moins d’aléas (le “trou” de processus se voit tout de suite).
- Meilleure fluidité (routines courtes, responsabilités claires).
- Preuve d’exécution opposable en audit.
- Apprentissage continu (mini Pareto → plans ciblés).
Une checklist n’est pas un “formulaire de plus” : c’est une surface de contrôle. Reliée à des actions correctives tracées et à une revue régulière, elle devient un levier de performance clinique et HSE.
Pour aller plus loin (options rapides)
- Ajouter un mini tableau de bord (par semaine : % Fait, % NC, délai moyen).
- Décliner des vues par service (Urgences, Réa, Bloc, Imagerie…).
- Intégrer des QR codes vers vos procédures/EPP au point d’usage.
- Paramétrer des alertes d’échéance (conditionnelles ou via un script simple).

Encart juridique & normes — Sécurité du patient et sécurité hospitalière
(repère générique à adapter au pays, au type d’établissement et à vos procédures internes ; ce texte ne constitue pas un avis juridique)
1) Portée, responsabilités, traçabilité
- Responsabilité de l’établissement : mettre en place des procédures écrites, former les équipes, fournir les moyens (EPI, produits, équipements), tracer l’exécution et corriger les écarts.
- Responsabilité des professionnels : appliquer les protocoles, documenter (statut, observations, actions correctives), signaler les événements indésirables (EI/EIG) et situations dangereuses.
- Traçabilité minimale : qui fait quoi, quand, où, avec quoi (produit/lot/DLC), résultat du contrôle (visuel/ATP…), action corrective et validation.
- Conservation : durées d’archivage selon la loi locale et la politique interne (dossiers patient, contrôles HSE, bordereaux déchets, maintenances biomédicales).
2) Référentiels fréquemment utilisés (exemples, non exhaustif)
Management & risque
- ISO 9001 (management de la qualité) – structuration des processus et de la traçabilité.
- ISO 45001 (santé-sécurité au travail) – évaluation des risques, maîtrise opérationnelle, participation du personnel.
- ISO 31000 (management du risque) – principes et cadre de pilotage transversal.
Sécurité du patient
- Hygiène des mains : recommandations de l’OMS (les « 5 moments »).
- Parcours opératoire : check-list opératoire (sécurité au bloc, bonne intervention, bon patient).
- Médicaments : « règle des 5B » (bon patient/produit/dose/moment/voie), double contrôle pour médicaments à haut risque.
- Prévention chutes & escarres : évaluation initiale + réévaluations, environnement sécurisé, répartition d’appuis.
- Dispositifs : pose/suivi/ablation tracés (cathéters, sondes, drains) selon protocoles et notices fabricants.
Bionettoyage & biocides (performances d’efficacité)
- EN 14885 (cadre des normes d’essais des désinfectants).
- Exemples d’essais usuels : EN 1276 (bactéricide), EN 13697 (bactéricide/fongicide sur surfaces), EN 14476 (virucide), EN 16615 (test « 4 champs » pour lingettes).
- FDS (Fiches de Données de Sécurité) disponibles et connues ; respect des dilutions et temps de contact.
Équipements de protection individuelle (EPI)
- EN 374 (protection contre produits chimiques/micro-organismes), EN 455 (gants médicaux).
- Choix/entretien/stockage des EPI, formation au bon usage et au retrait.
Biomédical, électricité & gaz médicaux
- IEC 60601 (sécurité des appareils électro-médicaux) — maintenance selon recommandations fabricant/biomédical.
- Réseaux de gaz médicaux : normes de conception/exploitation (p. ex. ISO 7396-1, selon pays).
- Vérifications périodiques : mises à la terre, différentiels, alarmes, vannes, plans d’intervention.
Radioprotection
- Zonage, signalisation, dosimétrie, contrôles qualité, registres ; EPI plomb adaptés et intègres.
- Respect des textes nationaux (code du travail/santé publique, autorités de radioprotection) et des panneautages normalisés (p. ex. symboles ISO 7010).
Déchets de soins & chimique
- Filières réglementées : DASRI (piquants/coupants/infectieux), assimilés, chimiques ; contenants conformes, circuits distincts.
- Bordereaux de suivi et traçabilité ; stockage intermédiaire ventilé et sécurisé.
- Produits dangereux : FDS, incompatibilités, bacs de rétention si nécessaire.
Locaux & installations techniques
- HVAC (ventilation/filtration, pressions différentielles en zones sensibles), ECS (lutte anti-légionelles), froid (frigos médicaments/prélèvements — enregistrements).
- Travaux/maintenance : permis de feu, LOTO/consignation, confinement poussières/bruit, protection des patients/soignants.
Données & confidentialité
- Protection des données de santé : appliquer le cadre du pays (p. ex. RGPD dans l’UE, équivalents hors UE), minimisation des données, sécurisation des accès, journalisation, droit d’accès/correction.
3) Ce que vos procédures internes doivent préciser (check rapide)
- Champ (où s’applique la procédure), rôles, fréquences, produits & EPI, modes opératoires illustrés, critères d’acceptation.
- Gestion des NC : déclaration, analyse, actions correctives, délai cible et vérification d’efficacité.
- Documents associés : FDS, notices fabricants, formulaires de check, bordereaux déchets, enregistrements HVAC/ECS, rapports biomédicaux.
- Maîtrise documentaire : version, diffusion, formation, révision planifiée.
4) Mentions utiles sur vos formulaires
- « Ce contrôle s’exécute conformément aux procédures internes en vigueur et aux exigences légales applicables. Toute non-conformité majeure doit faire l’objet d’une action immédiate et d’un signalement selon la procédure EI/EIG. »
- « Les produits biocides utilisés respectent les normes d’efficacité applicables et leurs FDS sont disponibles au poste. Dilution et temps de contact sont obligatoires. »
- « Les données patient sont traitées selon la réglementation locale sur la protection des données de santé et la politique de confidentialité de l’établissement. »
À adapter : remplacez/complétez les normes et références par celles exigées dans votre pays (textes nationaux, guides des autorités sanitaires, standards sectoriels) et liez cet encart à vos procédures numérotées (réf., version, propriétaire du document).


